Niedożywienie kojarzy nam się z brakiem pożywienia, chorobą, niskim statusem socjo-ekonomicznym. Niedożywienie, według definicji przedstawionej przez ESPEN (European Society for Clinical Nutrition and Metabolism) jest to „stan wynikający z braku wchłaniania lub braku spożywania substancji żywieniowych, prowadzący do zmiany składu ciała, upośledzenia fizycznej i mentalnej funkcji organizmu oraz wpływający niekorzystnie na wynik leczenia choroby podstawowej”.
Nasz organizm odżywiany jest przez główne makroskładniki takie jak białka, tłuszcze oraz węglowodany. Niezwykle ważna jest również odpowiednia, zgodna z zapotrzebowaniem podaż energii z dzienną racją pokarmową (kilokalorii pochodzących z pożywienia). Istotną rolę w prawidłowym metabolizmie makroskładników odgrywają również witaminy (np. witamina A, C, D, E, witaminy z grupy B) oraz składniki mineralne (jak wapń, magnez czy chrom). Diety, które są jednostronne, a więc opierają się na przykład tylko na jednym głównym makroskładniku, dodatkowo z różnych powodów nie dostarczają odpowiedniej ilości kilokalorii, mogą doprowadzić do niedożywienia pacjenta.
Nie tylko diety jednostronne mogą okazać się problemem. Głodzenie, spowodowane różnymi czynnikami, jest głównym sprawcą rozwoju niedożywienia. Głodzenie możemy podzielić na:
– głodzenie proste
Spowodowane brakiem podaży pożywienia, szybko dochodzi do zużycia materiału zapasowego jakim jest glikogen (około 72 h głodzenia), zużywane są też zapasy energetyczne pod postacią tkanki tłuszczowej oraz masy mięśni szkieletowych. W czasie glukoneogenezy (24 h głodzenia prostego) dochodzi do utraty białek w ilości około 50 g na dobę co równe jest około 200 g masy mięśni szkieletowych na dobę! Przedłużone głodzenie proste prowadzi do niedożywienia typ marasmus
– głodzenie stresowe
Nie tylko sytuacja stresowa, może być związana z ograniczeniem lub całkowitym zaprzestaniem spożywania posiłków. Organizm nasz, sytuację urazu, ciężkiej choroby czy bardzo intensywnej aktywności fizycznej również odbiera jako sytuację silnie stresującą. W wyżej wymienionych przypadkach ogromnie istotne jest prawidłowa podaż energii oraz składników odżywczych aby do minimum wyeliminować ryzyko niedożywienia organizmu. Tego typu głodzenie prowadzi do niedożywienia typu kwashiorkor.
– głodzenie przedoperacyjne
Bardzo często badania, które wykonujemy muszą odbyć się na czczo. Długotrwała, skomplikowana diagnostyka, czy też zabieg operacyjny, wymagają niespożywania posiłku nawet przez 12 lub 24 h. To również może mieć znaczący wpływ na stan odżywienia pacjenta.
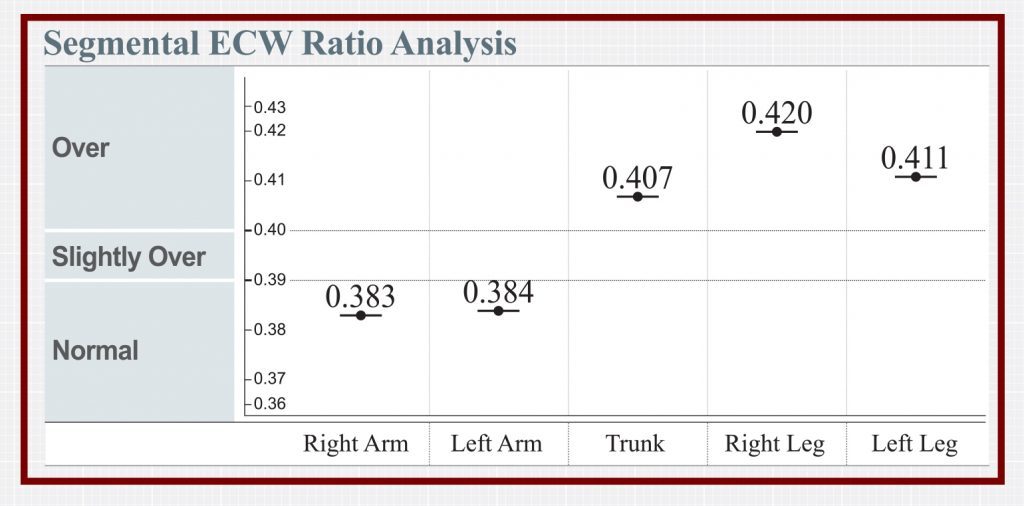
Wszystkie wymienione typy głodzenia mogą znacznie wpłynąć na skład ciała pacjenta. W szczególności obserwować należy masę mięśni szkieletowych, masę tkanki tłuszczowej oraz pojawienie się w organizmie obrzęków (zatrzymania wody w przestrzeni zewnątrzkomórkowej). Analiza składu ciała– medycznym analizatorem, który pracuje z wykorzystaniem wielu częstotliwości, a jego pomiary są rzetelne i powtarzalne wraz z badaniami laboratoryjnymi (głównie poziomem albumin w surowicy krwi) pozwoli nam na określenie typu niedożywienia z którym mamy do czynienia.
Pierwszym z nich jest niedożywienie typu marasmus– występujące najczęściej. Inaczej nazywane jest również niedożywieniem białkowo-kalorycznym. Jak sama nazwa wskazuje, spowodowane jest ono niedostatecznym dostarczeniem wraz z dietą energii oraz białek- głównego materiału budulcowego dla naszego organizmu. Niedożywienie to jest często skutkiem głodzenia prostego, choroby czy stanów pooperacyjnych. Jak się objawia? Obserwować będziemy obniżenie masy ciała pacjentów zwłaszcza obniżenie masy mięśni szkieletowych. W tym typie niedożywienia nie zaobserwujemy zmiany stężenia białek oraz albumin w surowicy krwi, wyniki badań wskazać jednak mogą niedokrwistość.
Kolejnym typem niedożywienia jest typ kwashiorkor, w którym zmiany w badaniach laboratoryjnych pod względem stężenia białek oraz albumin w surowicy będą kluczowe. W wynikach analizy składu ciała, możemy obserwować występowanie obrzęków, umiejscowionych zwłaszcza w kończynach dolnych oraz tułowiu- jednak jest to zależne od przypadku, oraz często prawidłową masę mięśni szkieletowych.
Według Rozporządzenia Ministra Zdrowia, każdy pacjent powinien mieć oceniony stan odżywienia po przyjęciu do szpitala (z wyjątkiem szpitalnych oddziałów ratownictwa). Sugeruje się wykorzystanie skal: Nitritional Risk Screening (NRS) bądź Subjective Global Assessment (SGA). Skale te, nie są wykorzystywane tylko do określenia występowania niedożywienia ale też w celu określenia jego ryzyka. Ważny jest wywiad żywieniowy, który dostarczy informacji o produktach, które pacjent spożywa, ich ilości, częstotliwości spożycia, preferencji. Wywiad żywieniowy często przedstawia nam również status socjo-ekonomiczny pacjenta, sugerujący brak odpowiedniej ilości posiłków w ciągu dnia, ich nieprawidłowy skład, brak chęci do przygotowania posiłków ze względu na samotność. To również narzędzie do określenia występowania chorób, nietolerancji pokarmowych, które zubożają dietę często o bardzo ważne składniki odżywcze. Ważne jest zwrócenie uwagi na utratę masy ciała przez pacjenta w ostatnich 3 miesiącach. Wskaźnikiem niedożywienia jest niezamierzona utrata 10% masy ciała w ciągu 3 ostatnich miesięcy.
Po przeprowadzeniu wywiadu żywieniowego, określany jest wskaźnik BMI (body mass index) pacjenta. Wykorzystywany jest do tego wzór
BMI [kg/m2] = masa ciała [kg] / (wzrost [m])2.
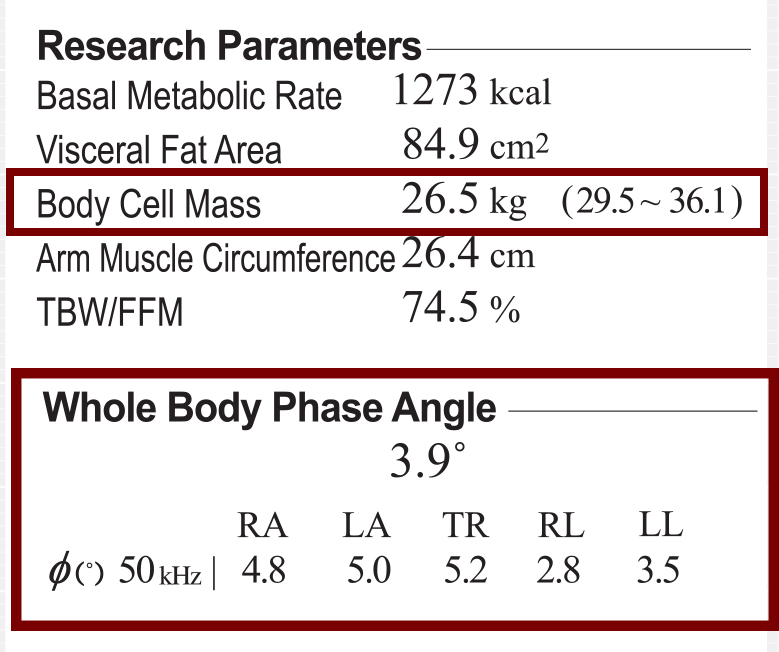
Wynik <17 kg/m2 wskazuje na niedożywienie, zaś parametr ten poniżej 20 kg/m2 sugerować może ryzyko wystąpienia niedożywienia. Wskaźnik BMI jest jednak tylko matematycznym wynikiem określającym masę ciała w stosunku do wzrostu. W celu precyzyjniejszej oceny składu ciała pacjenta powinniśmy wykonać analizę składu ciała, która nie tylko przedstawi nam wyliczony już wskaźnik BMI (a więc sami nie musimy tych obliczeń wykonywać) ale co najważniejsze określi zawartość tkanki tłuszczowej ogółem oraz trzewnej, masę mięśni szkieletowych, występowanie obrzęków w organizmie, czy też segmentalną zawartość tych komponentów. Warto również, analizując skład ciała, zwrócić uwagę na masę komórkową oraz kąt fazowy. Parametry te, mówią o stanie odżywienia naszego pacjenta. Im wyższy wynik, w granicy normy lub ją przekraczający- tym lepiej.
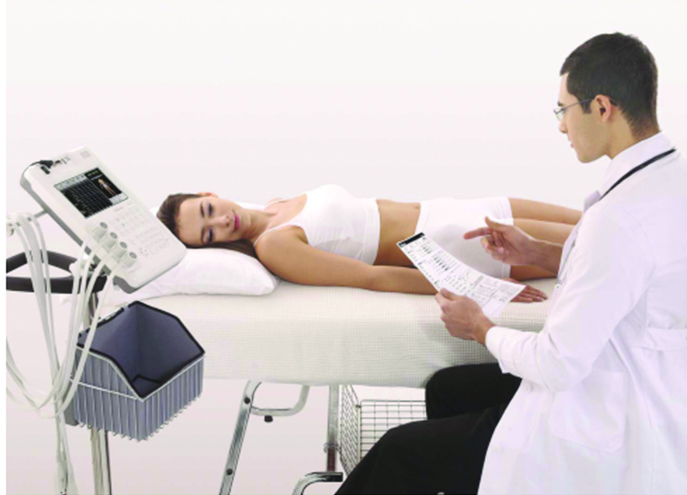
Wiele analizatorów składu ciała wykonuje pomiar tylko w pozycji stojącej pacjenta. Niestety, wiele osób nie jest w stanie wykonać tego badania na przykład przez jednostkę chorobową na którą cierpią, stan ogólny zdrowia. Co ważne, analizator składu ciała InBody S10 możemy wykorzystać do badania pacjenta w każdej z trzech pozycji- siedzącej, leżącej oraz stojącej. Daje nam to ogromną wygodę oraz komfort pacjenta w czasie badania, gdyż jest ono łatwe w wykonaniu, precyzyjne a za razem szybkie, pomiar trwa niespełna minutę.
Po wstępnych analizach takich jak wywiad żywieniowy oraz analiza składu ciała, przychodzi czas na badania biochemiczne- które są niezbędne w kwalifikowaniu pacjenta do leczenia żywieniowego, określenia czy zastosowany sposób żywienia jest prawidłowy. Zwraca się uwagę głównie na poziom albumin (norma: 3,5-5 g/dl) oraz prealbumin (norma: 18-45 mg/dl) w surowicy krwi, transferrynę (norma: 176-315 mg/dl) czy całkowitą liczbę limfocytów (norma > 1500). Parametry te dają nam pogląd na występowanie konkretnego typu niedożywienia lub podwyższonego ryzyka jego pojawienia się.
Połączenie wszystkich z analiz oraz badań, pozwala nam ocenić stan odżywienia naszego pacjenta. Kolejnym etapem jest przygotowanie pełnowartościowej diety, która będzie dostosowana do potrzeb naszego pacjenta, jego zapotrzebowania energetycznego oraz odżywczego. Uwzględnić ona powinna odpowiednią ilość posiłków oraz formę podaży- możliwe, że pacjent ma trudności z żuciem i połykaniem pokarmu i niezbędne będzie jego zmiksowanie lub podanie przez zgłębnik albo przetokę. Czasem, lekarze lub dietetycy, decydują się również na włączenie diet medycznych, pod postacią na przykład ONS- Oral Nutritional Supplements- doustnych, medycznych preparatów, bazujących na przykład na zwiększonej podaży białka, węglowodanów lub tłuszczy (zależnie od potrzeb naszego pacjenta). Mogą być one spożywane samodzielnie lub wykorzystywane do przygotowania innych potraw, zwiększając ich wartość odżywczą oraz energetyczną.
Podsumowując, leczeniem żywieniowym powinien być objęty każdy pacjent, ze względu na to, że wielu z nich trafia do szpitala już w stanie niedożywienia, a współtowarzysząca jednostka chorobowa, jedynie pogłębia ten stan. Analiza składu ciała, może być wykorzystana jako badanie zarówno w celu oceny składu ciała pacjenta przyjmowanego na oddział szpitalny jak również monitorowania jego stanu w czasie hospitalizacji, gdy istnieje ryzyko na przykład obniżenia masy mięśni szkieletowych.
Piśmiennictwo:
- Hendrickson NR, Glass N, Compton J, Wilkinson BG, Marsh JL, Willey MC. Perioperative nutrition assessment in musculoskeletal trauma patients: Dietitian evaluation is superior to serum chemistries or modified screening questionnaire for risk stratification. Clin Nutr ESPEN. 2019 Feb;29:97-102.
- Csontos ÁA, Molnár A, Piri Z, Pálfi E, Miheller P. Malnutrition risk questionnaire combined with body composition measurement in malnutrition screening in inflammatory bowel disease. Rev Esp Enferm Dig. 2017 Jan;109(1):26-32.
- Cotogni P, Monge T, Fadda M, De Francesco A. Bioelectrical impedance analysis for monitoring cancer patients receiving chemotherapy and home parenteral nutrition. BMC Cancer. 2018 Oct 17;18(1):990.
Autor mgr Joanna Smarkusz – specjalista naukowo-badawczy InBody, Doktorantka na Uniwersytecie Medycznym w Białymstoku, członkini Polskiego Stowarzyszenia Dietetyków. Zajmuje się wspomaganiem dietetycznym w sporcie.